Tipe 1-diabetes is 'n chroniese siekte wat deurlopende behandeling en monitering van die gesondheid van die pasiënt vereis. Dit is ewe belangrik om te hou by die beginsels van behoorlike voeding en in die algemeen om 'n gesonde leefstyl te lei. Maar insulien vir tipe 1-diabetes is die belangrikste medisyne, waarsonder dit bykans onmoontlik is om die pasiënt te help.
Algemene inligting
Tot op hede is die enigste manier om tipe 1-diabetes te behandel en die pasiënt in 'n goeie toestand te hou, deur insulieninspuitings. Oor die hele wêreld doen wetenskaplikes voortdurend navorsing oor alternatiewe maniere om sulke pasiënte te help. Dokters praat byvoorbeeld oor die teoretiese moontlikheid om gesonde betaselle van die pankreas kunsmatig te sintetiseer. Dan beplan hulle om pasiënte oor te plant om van diabetes ontslae te raak. Maar tot dusver het hierdie metode nog nie kliniese toetse geslaag nie, en dit is onmoontlik om sulke behandeling selfs binne die raamwerk van die eksperiment te ontvang.
Nie alle pasiënte kan die diagnose dadelik sielkundig aanvaar nie, sommige van hulle dink dat suiker mettertyd normaliseer sonder behandeling. Maar ongelukkig kan dit nie alleen met insulienveisende diabetes gebeur nie. Sommige mense begin eers met die inspuiting van insulien na die eerste hospitalisasie, wanneer die siekte reeds in alle erns afgespeel het. Dit is beter om dit nie hierby te bring nie, maar om so gou as moontlik met die regte behandeling te begin en die gewone manier van lewe 'n bietjie aan te pas.
Die ontdekking van insulien was 'n rewolusie in die medisyne, want mense met diabetes het voorheen baie min geleef, en hul lewensgehalte was baie erger as by gesonde mense. Moderne medisyne stel pasiënte in staat om 'n normale lewenstyl te lei en goed te voel. Jong vroue met hierdie diagnose kan danksy behandeling en diagnose in die meeste gevalle selfs swanger raak en kinders baar. Daarom is dit nodig om insulienterapie te benader nie vanuit die oogpunt van lewensbeperkings nie, maar vanuit die perspektief van 'n werklike geleentheid om gesondheid en welstand te handhaaf vir baie jare.
As u die dokter se aanbevelings rakende insulienbehandeling volg, sal die risiko vir newe-effekte van die middel verminder word. Dit is belangrik om insulien te stoor volgens die instruksies, die dosisse wat deur u dokter voorgeskryf is, in te voer en die vervaldatum te monitor. Raadpleeg hierdie artikel vir meer inligting oor die newe-effekte van insulien en die reëls wat dit sal help om dit te vermy.
Hoe kan u inspuitings doen?
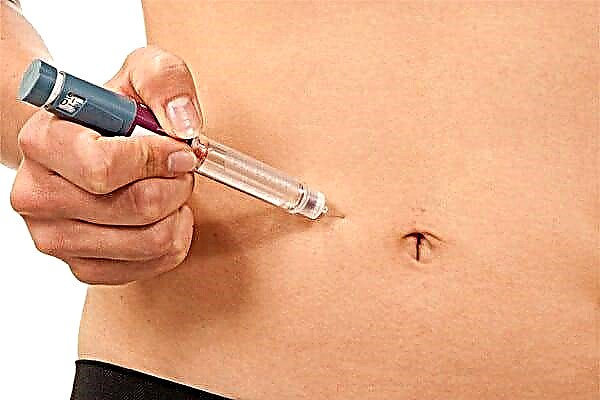
Die effektiwiteit van die tegniek om insulien toe te dien, hang af van hoe goed die pasiënt toegedien word. 'N Voorbeeld van die insulienadministrasie-algoritme is soos volg:
- Die inspuitplek moet met 'n antiseptikum behandel word en goed met gaas servette gedroog word, sodat die alkohol heeltemal van die vel verdamp (met die bekendstelling van 'n paar insuliene is hierdie stap nie nodig nie, aangesien dit spesiale preserveermiddels bevat).
- Die insulien spuit moet die benodigde hoeveelheid hormoon skakel. U kan aanvanklik 'n bietjie meer geld insamel en dan lug vrylaat van die spuit tot by die presiese punt.
- Laat lug vry en sorg dat daar nie groot borrels in die spuit is nie.
- Met skoon hande moet u 'n velvou vorm en die medisyne daarin vinnig inspuit.
- Die naald moet verwyder word en die katoen moet op die inspuitplek gehou word. Masseer die inspuitplek nie.
Een van die belangrikste reëls vir die toediening van insulien is om presies onder die vel te kom, nie in die spierarea nie. 'N binnespierse inspuiting kan lei tot 'n verminderde opname van insulien en pyn, swelling in hierdie omgewing.

U mag nooit insulien van verskillende handelsmerke in dieselfde spuit meng nie, want dit kan lei tot onvoorspelbare gevolge vir die gesondheid. Dit is onmoontlik om die interaksie van komponente te voorspel, wat beteken dat dit onmoontlik is om die effek daarvan op bloedsuiker en die algemene welstand van pasiënte te voorspel.
Die area van toediening van insulien is wenslik om te verander: soggens kan u insulien in die maag inspuit, middagete - in die dy, dan in die onderarm, ens. Dit moet gedoen word sodat lipodystrofie nie voorkom nie, dit wil sê, dunner word van onderhuidse vet. Met lipodystrofie word die meganisme vir die opname van insulien versteur, dit sal moontlik nie so vinnig as moontlik in die weefsel binnedring nie. Dit beïnvloed die effektiwiteit van die middel en verhoog die risiko van skielike stygings in bloedsuiker.
Inspuitingsterapie vir tipe 2-diabetes
Insulien vir tipe 2-diabetes word selde gebruik, aangesien hierdie siekte meer verband hou met metaboliese afwykings op sellulêre vlak as met onvoldoende produksie van insulien. Normaalweg word hierdie hormoon deur beta-selle in die pankreas vervaardig. En as 'n reël werk hulle met tipe 2-diabetes relatief normaal. Bloedglukosevlakke neem toe as gevolg van insulienweerstandigheid, dit wil sê 'n afname in weefselgevoeligheid vir insulien. Gevolglik kan suiker nie in die bloedselle beland nie, maar dit versamel in die bloed.

As die meeste beta-selle goed werk, is een van die take om 'n nie-insulienafhanklike vorm van die siekte te behandel, dit in dieselfde aktiewe toestand te hou
By ernstige tipe 2-diabetes en gereelde veranderinge in bloedsuikervlakke, kan hierdie selle sterf of hul funksionele aktiwiteit verswak. In hierdie geval moet die pasiënt tydelik óf voortdurend insulien inspuit om die toestand te normaliseer.
Daar kan ook inspuitings van die hormoon nodig wees om die liggaam te onderhou tydens periodes van oordrag van aansteeklike siektes, wat 'n ware toets is vir die immuniteit van 'n diabeet. Die pankreas kan op hierdie oomblik onvoldoende insulien lewer, aangesien dit ook ly as gevolg van vergiftiging van die liggaam.
Met ligte tipe 2-suikersiekte, doen pasiënte dit dikwels sonder suikerverlagende pille. Hulle beheer die siekte slegs met behulp van 'n spesiale dieet en ligte fisieke inspanning, terwyl hulle nie die gereelde ondersoeke deur die dokter en die bloedsuiker meet nie. Maar in die tydperke waar insulien voorgeskryf word vir tydelike agteruitgang, is dit beter om die aanbevelings na te kom om die vermoë te behou om die siekte in die toekoms onder beheer te hou.
Tipes insulien
Teen die tyd van aksie kan alle insuliene voorwaardelik in die volgende groepe verdeel word:
 Nuwe medisyne vir tipe 2-diabetes en hul name
Nuwe medisyne vir tipe 2-diabetes en hul name- ultrashort aksie;
- kort aksie;
- medium aksie;
- langdurige optrede.
Ultrashort-insulien begin 10-15 minute na die inspuiting werk. Die effek daarvan op die liggaam duur 4-5 uur.
Kortwerkende middels begin gemiddeld 'n halfuur na die inspuiting te werk. Die duur van hul invloed is 5-6 uur. Ultrashort-insulien kan direk voor 'n maaltyd of onmiddellik daarna toegedien word. Dit word aanbeveel dat kort insulien slegs voor etes toegedien word, aangesien dit nie so vinnig begin optree nie.
As medium ingeneem word, begin die suiker eers suiker verminder na 2 uur, en dit duur tot 16 uur.
Langdurige medisyne (verleng) begin die koolhidraatmetabolisme na 10-12 uur beïnvloed en word nie 24 uur of langer uit die liggaam geskei nie.
Al hierdie middels het verskillende take. Sommige van hulle word onmiddellik voor etes toegedien om die postprandiale hiperglykemie te stop ('n toename in suiker na die eet).
Medium- en langwerkende insuliene word toegedien om die doelsuiker vlak deurlopend gedurende die dag te handhaaf. Dosisse en toediening word individueel vir elke diabeet gekies, gebaseer op sy ouderdom, gewig, eienskappe van die verloop van diabetes en die teenwoordigheid van gepaardgaande siektes. Daar is 'n staatsprogram vir die verspreiding van insulien aan pasiënte wat aan diabetes ly, wat voorsiening maak vir gratis medisyne aan almal in nood.
Die rol van dieet
Met diabetes van enige aard, behalwe insulienterapie, is dit belangrik dat die pasiënt 'n dieet volg. Die beginsels van terapeutiese voeding is dieselfde vir pasiënte met verskillende vorme van hierdie siekte, maar daar is steeds 'n paar verskille. By pasiënte met insulienafhanklike diabetes kan die dieet meer omvangryk wees, aangesien hulle hierdie hormoon van buite af ontvang.
Met optimaal geselekteerde terapie en goed gekompenseerde diabetes, kan 'n persoon byna alles eet. Natuurlik praat ons net van gesonde en natuurlike produkte, aangesien halffabrikate en gemorskos vir alle pasiënte uitgesluit word. Dit is terselfdertyd belangrik om insulien korrek vir diabete toe te dien en die hoeveelheid medikasie wat nodig is, korrek te bereken, afhangende van die hoeveelheid en samestelling van die voedsel.
Die basis van die dieet van 'n pasiënt wat met metaboliese afwykings gediagnoseer word, moet die volgende wees:
- vars groente en vrugte met 'n lae of medium glukemiese indeks;
- suiwelprodukte met 'n lae vetinhoud;
- graan met trae koolhidrate in die samestelling;
- dieet vleis en vis.
Diabete wat met insulien behandel word, kan soms brood en 'n paar natuurlike lekkers bied (as dit geen komplikasies van die siekte het nie). Pasiënte met die tweede tipe diabetes moet 'n meer streng dieet volg, want in hul situasie is dit voeding wat die basis van behandeling is.

Danksy dieetkorreksie kan u van oortollige gewig ontslae raak en die las op alle lewensbelangrike organe verminder
Vleis en vis is ook baie belangrik vir 'n siek pasiënt, omdat dit 'n proteïenbron is, wat eintlik die boumateriaal vir selle is. Geregte van hierdie produkte word die beste gestoom, gebak of gekook, gestoof. Dit is nodig om vleis en vis met 'n lae vetvrug voorkeur te gee, en nie baie sout tydens kook te voeg nie.
Vetterige, gebraaide en gerookte kos word nie aanbeveel vir pasiënte met enige tipe diabetes nie, ongeag die tipe behandeling en die erns van die siekte. Dit is te wyte aan die feit dat sulke geregte die pankreas te veel belas en die risiko van siektes in die kardiovaskulêre stelsel verhoog.
Diabete moet die aantal broodeenhede in voedsel en die regte dosis insulien kan bereken om die teikenbloedsuikervlak te handhaaf. Al hierdie subtiliteite en nuanses word in die reël deur die endokrinoloog verduidelik. Dit word ook geleer in die "diabetes-skole", wat gereeld in gespesialiseerde endokrinologiese sentrums en klinieke werk.
Wat anders is belangrik om te weet oor diabetes en insulien?
Waarskynlik is alle pasiënte wat vroeër hiermee gediagnoseer is, bekommerd oor hoe lank hulle met diabetes leef en hoe die siekte hul lewensgehalte beïnvloed. 'N Duidelike antwoord op hierdie vraag bestaan nie, aangesien alles afhang van die erns van die siekte en die persoon se houding teenoor sy siekte, sowel as op die stadium waarop dit ontdek is. Hoe vroeër 'n pasiënt met tipe 1-diabetes met insulienterapie begin, hoe groter is die kans dat hy jare later 'n normale lewe gaan handhaaf.

Om die diabetes goed te vergoed, is dit belangrik om die regte dosis insulien te kies en nie 'n inspuiting te mis nie
Die dokter moet die medisyne kies, enige pogings tot selfmedikasie kan misluk. Gewoonlik word die pasiënt eers gekies vir verlengde insulien, wat hy snags of soggens sal toedien (maar soms word aanbeveel dat hy twee keer per dag ingespuit word). Gaan dan voort met die berekening van die hoeveelheid kort- of ultrashort-insulien.
Dit word aanbeveel dat die pasiënt 'n kombuisskaal koop om die gewig, kalorie-inhoud en chemiese samestelling van die gereg (die hoeveelheid proteïen, vet en koolhidrate daarin) te ken. Om die regte dosis kort insulien te kies, moet die pasiënt elke drie dae voor maaltye, sowel as 2,5 uur daarna, bloedsuiker meet en hierdie waardes in 'n individuele dagboek aanteken. Dit is belangrik dat die energiewaarde van die geregte wat 'n persoon eet vir ontbyt, middagete en aandete dieselfde is op hierdie dae van die keuse van die medisyne. Dit kan 'n gevarieerde voedsel wees, maar dit moet noodwendig dieselfde hoeveelheid vet, proteïene en koolhidrate bevat.
By die keuse van medisyne beveel dokters gewoonlik aan om met laer dosisse insulien te begin en dit geleidelik te verhoog indien nodig. 'N Endokrinoloog skat die vlak van suiker gedurende die dag, voor etes en daarna. Nie alle pasiënte hoef elke keer voordat hulle eet nie 'n kort insulien te spuit nie; sommige van hulle moet een of meer kere per dag sulke inspuitings doen. Daar is geen standaardskema vir die toediening van die geneesmiddel nie; dit word altyd deur die dokter ontwikkel vir elke pasiënt, met inagneming van die kenmerke van die verloop van die siekte en laboratoriumdata.
Met diabetes is dit belangrik vir die pasiënt om 'n bekwame dokter te vind wat hom kan help om die beste behandeling te kies en te vertel hoe dit makliker is om aan te pas by 'n nuwe lewe. Insulien vir tipe 1-diabetes is die enigste kans vir pasiënte om 'n lang tyd goeie gesondheid te handhaaf. Na aanleiding van die aanbevelings van dokters en om suiker onder beheer te hou, kan 'n persoon 'n volle lewe lei, wat nie veel verskil van die gesonde mense nie.